 RENDEZ-VOUS EN LIGNE
RENDEZ-VOUS EN LIGNE
Vous avez probablement déjà écouté les Olympiques et aperçu des athlètes arborant des tapings? Mais à quoi donc servent-il? Les blessures et le taping vont souvent de paire.
Tout d’abord, il faut savoir qu’il existe plusieurs types de tape. Chacun de ceux-ci présente des caractéristiques propres et le choix dépend des objectifs visés par le taping.
Le taping athlétique est probablement le plus connu. De couleur blanche, ce tape est plutôt rigide. Il servira à limiter des mouvements précis afin de protéger les tissus musculo-squelettiques désirés. Cependant, il est non-imperméable et offre une durabilité moyenne. Il sera donc utilisé pour une période de temps plus courte.
Le leukotape P consiste en une alternative au taping athlétique. Il est plus rigide et offre donc un meilleur support. Il est aussi utilisé pour supporter ou stabiliser une articulation. Ce type de tape est un peu plus durable que le tape athlétique et est légèrement imperméable. De ce fait, on peut le porter pour une période allant de 1 à 3 jours.
Le kinésiotape est sans doute celui que nous voyons le plus souvent dans les dernières années. Ce dernier est élastique, présente des ondulations sur sa surface collante et est imperméable. On utilise ce taping pour les blessures nécessitant moins de stabilisation. Les applications du K-tape sont, la plupart du temps, différentes des tapes précédents.
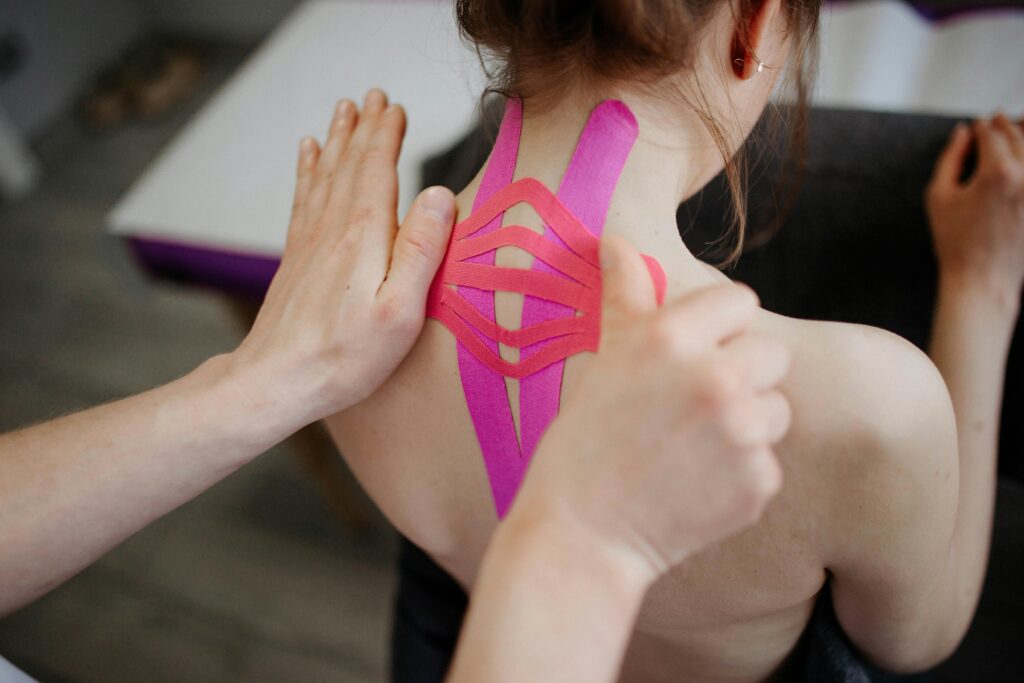
En effet, en ajustant la tension dans le taping, il peut être utilisé pour :
– Activer ou inhiber l’activation musculaire
– Réduire la douleur
– Augmenter le drainage lymphatique pour diminuer l’œdème
Bien que plusieurs vertus lui soient conférés, davantage de recherches scientifiques est nécessaire afin de prouver certains de ces effets.
Ce type de bandage est résistant et très élastique. Il agit comme un ressort et est principalement utilisé pour décharger les muscles. Il viendra assister le travail que fait un muscle pour laisser ce dernier se reposer, sans toutefois limiter l’amplitude de mouvement. C’est un bandage extrêmement confortable à porter. Visitez le site web de Dynamic Tape pour en apprendre davantage.
En conclusion, le taping pour les blessures consiste en une modalité thérapeutique utilisée par les professionnels de la santé, comme le physiothérapeute et le chiropracticien. Ces derniers peuvent aisément déterminer si un taping est nécessaire pour votre condition. Notez bien que le tape demeure plus souvent un adjuvant au traitement. D’autres modalités comme la prescription d’exercices (par un kinésiologue), le laser (photobiomodulation) et la thérapie manuelle sont généralement essentielles.
La périoste, aussi appelée syndrome de stress tibial, est une condition qui touche le périoste, une membrane qui recouvre les os. Cette affection survient souvent à la suite de traumatismes répétitifs ou de contraintes excessives sur un os. Les sportifs, en particulier ceux qui pratiquent des activités à fort impact comme la course ou le basketball, sont fréquemment touchés. Cependant, elle peut aussi résulter d’une mauvaise posture, d’un surpoids ou d’un mauvais équipement.
Les causes de la périostite sont généralement liées à une surcharge mécanique. La sollicitation excessive des muscles et des tendons peut entraîner une traction continue sur le périoste, provoquant ainsi une inflammation. Cette condition est souvent observée chez les athlètes débutants ou ceux qui augmentent brusquement leur niveau d’activité. Une mauvaise technique de course, des chaussures inadaptées ou des terrains durs peuvent également contribuer à son apparition.
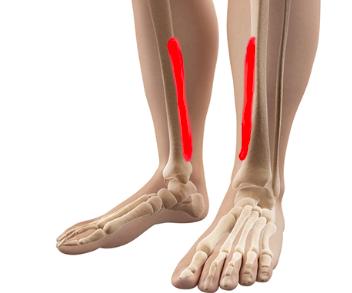
Les symptômes principaux de la périostite sont la douleur et la sensibilité sur la face interne du tibia ou d’autres zones osseuses. La douleur apparaît généralement lors de l’effort et diminue au repos, mais peut devenir plus persistante en cas de chronicité. Les symptômes peuvent également inclure un gonflement léger et une sensation de chaleur sur la zone affectée.
Le traitement de la périostite dépend de la gravité et de l’ancienneté de l’affection.
Dans tous les cas, la réduction de l’activité physique est une étape essentielle pour permettre la guérison. Les chiropraticiens et les physiothérapeutes sont en mesure de déterminer s’il s’agit bien d’un syndrome de stress tibial. Il pourront ensuite conseiller le patient sur la meilleure prise en charge pour sa situation. Les traitements d’acupuncture pourront être également être utiles.
De nombreux Québécois passent de longues heures au volant. Cela peut devenir un stress pour notre système musculo-squelettique, même si nous y pensons rarement. Il est donc crucial d’ajuster notre posture avant chaque trajet.

La première étape consiste à vérifier l’alignement de la colonne vertébrale. Il faut ajuster l’angle du dossier, la distance entre le volant et le dossier, ainsi que la hauteur du siège. Cela permet de tracer une ligne droite entre le centre de la tête et le reste de la colonne.
Un support lombaire, placé dans le bas du dos, aide à maintenir un léger creux naturel.
Les épaules et le cou doivent rester détendus.
L’appui-tête protège le cou en cas d’accident. Il doit être situé à environ 10 cm de la tête, avec son centre aligné avec les yeux.
La distance et la hauteur du volant doivent permettre de garder les coudes légèrement fléchis et les poignets souples. Il est aussi préférable de ne pas conduire sur le bout des pieds, ni d’avoir les genoux trop fléchis.
Petit conseil pour les longs trajets : inclinez légèrement le dossier vers l’arrière. Cela réduit les tensions. Prenez aussi des pauses régulières pour faire des étirements, comme des rotations de chevilles ou des balancements de tête. Cela rendra vos trajets plus agréables ! Évidemment, au delà d’une bonne posture, rien ne vaut le mouvement. Pensez à prendre de petites pauses durant le trajet afin de marcher un peu et faire quelques étirements.
Cet article pourrait aussi vous intéresser:

Pour plusieurs personnes, un changement significatif des dernières années consiste à travailler de la maison. Cette chronique vise à vous partager quelques conseils afin d’optimiser votre performance et votre santé dans la réalisation de vos activités professionnelles au sein de votre domicile. On vise bien sûr la prévention des douleurs, mais aussi, de manière plus large, la prévention des troubles de santé liés à la sédentarité.

D’abord, saviez-vous que demeurer en position assise pour une durée supérieure à 8h/jour, sans activité physique supplémentaire, implique les mêmes méfaits en termes d’augmentation du risque de mortalité (58%) que le tabagisme et l’obésité? (Ekelund & al., 2016) En fait, les principaux aspects d’un travail en position assise qui sont responsables des effets néfastes sont 1) la mauvaise posture et 2) la durée prolongée. Ainsi, les recommandations transmises visent à vous outiller pour l’ajustement de votre poste de travail et l’intégration de micro-pauses ainsi que de pauses actives.
Alignement corporel : Favoriser un angle de 90° aux hanches et aux genoux. Si l’ajustement de la chaise n’est pas possible, ajouter un coussin à l’assise ou un tabouret sous les pieds. Si vous n’avez pas d’appuis-bras, déposez vos avant-bras sur la surface de travail en favorisant le relâchement des épaules.
Support lombaire : Si votre chaise n’offre pas de support lombaire, rouler une serviette ou placer un coussin au niveau du dos.
Aménagement de l’ordinateur : Favoriser l’utilisation d’un écran, d’un clavier et d’une souris distincte (clavier et souris externe à un ordinateur portable). Positionner l’écran afin que le haut de celle-ci soit au même niveau que vos yeux (surélever sur des objets au besoin). Abaisser les petites pattes du clavier afin qu’il soit à plat sur la surface.
Téléphone : Utilisez l’option main libre ou un casque d’écoute si vous devez écrire en même temps.
Éliminer les reflets : Éviter de placer l’écran sous un luminaire, se placer perpendiculaire à la fenêtre, favoriser un contraste élevé entre le fond d’écran et l’écriture.
Le fait d’être assis à l’ordinateur pendant de longues périodes provoque souvent des raideurs au niveau du cou et des épaules et peut causer de la douleur dans le bas du dos. On recommande de faire les étirements toutes les heures au cours de la journée ou lorsque vous vous sentez ankylosé. Nos kinésiologues peuvent d’ailleurs vous aider la création de routine de micro-pauses, en plus de vous aider à ajuster votre poste de travail!
Dans la mesure du possible, afin d’activer le cœur, les poumons et les muscles, intégrer des pauses actives, telles que marcher à l’intérieur de la pièce en parlant au téléphone, aller vous chercher un verre d’eau, utiliser une alarme pour vous rappeler de bouger toutes les heures, alterner les positions de travail (debout et assis).
BIEN QUE LES PÉRIODES D’INACTIVITÉ SOIENT INÉVITABLES, IL EST IMPORTANT D’ÊTRE PHYSIQUEMENT ACTIF
En fait, selon les conclusions d’une méta-analyse qui provient de données récoltées auprès de plus de 1 million d’hommes et femmes, il a été démontré que les personnes qui sont actives de 60 à 75 min / jour (activité physique d’intensité modérée, par exemple la marche rapide) ne semblent pas présenter de risque accru de mortalité, et ce même si elles restent assises plus de 8 h par jour. Ainsi, mise à part l’intégration de micropauses, il est également important de sortir pour marcher, jogger, faire de la bicyclette ou tout autre activité physique qui vous apporte également de bons moments!
Consulter un de nos kinésiologue pour une évaluation de vos objectifs afin de créer une routine d’exercices ou un changement d’habitudes de vie adapté à vous!
L’articulation temporo-mandibulaire (ATM), communément appelée la mâchoire, est l’articulation la plus sollicitée du corps humain. En effet, nous nous en servons notamment pour manger et pour parler. Il n’est donc pas surprenant qu’environ 20% de la population souffre d’un problème relié à l’ATM. De plus, une bonne partie de la population soufreront, à un moment donné, de symptômes reliés à la mâchoire.
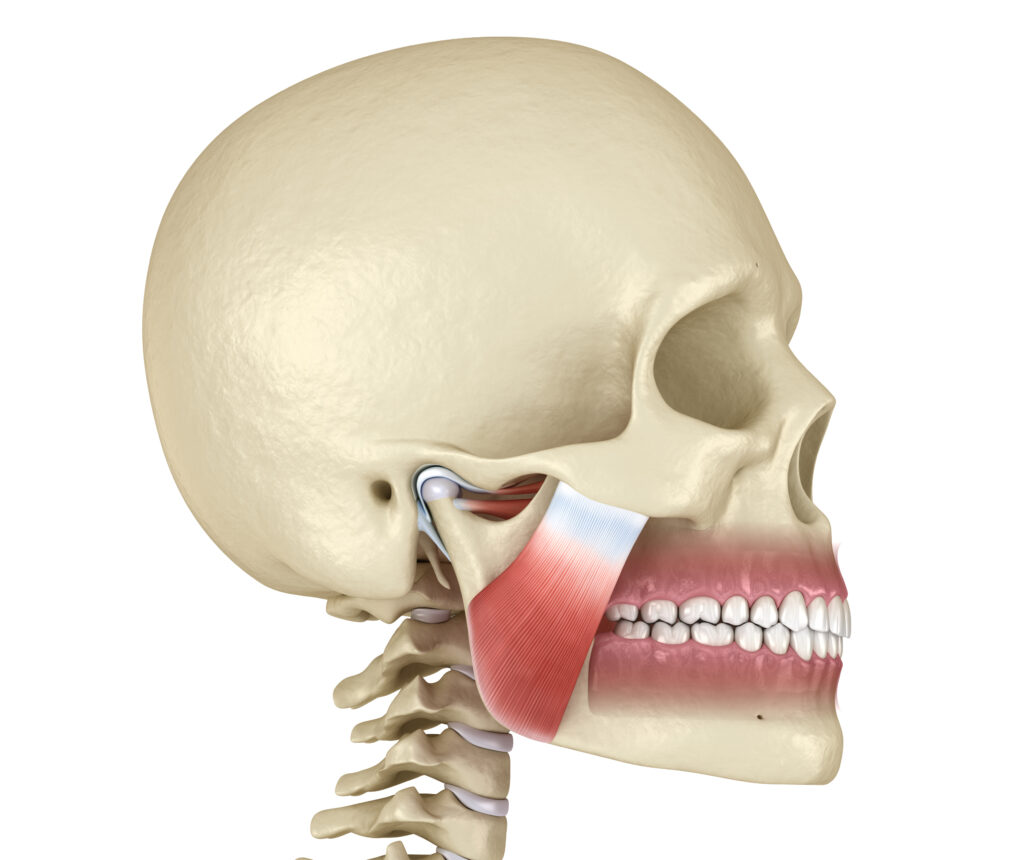
L’ATM est une articulation complexe. Elle comprend un condyle articulaire qui s’articule avec le crâne ainsi qu’un disque articulaire qui permet, entre autres, d’absorber les forces compressives à la mâchoire lorsque nous fermons la bouche. Le disque articulaire est mobile et peut parfois occasionner des problèmes d’ouverture ou d’occlusion.
Une dysfonction de la mâchoire peut créer une grande variété de symptômes :
Un professionnel de la santé comme un chiropraticien ou un physiothérapeute peut évaluer la cause des symptômes à l’aide d’un examen clinique rigoureux. Il évaluera la mécanique articulaire et le système musculaire de la mâchoire ainsi que l’ensemble de la région cervicale. Si l’examen suggère la pertinence d’obtenir une radiographie ou une IRM, le chiropraticien pourra en faire la requête directement.
Suite à son évaluation, le professionnel traitant déterminera un plan d’intervention adapté à la problématique. En général, les thérapies musculaires et articulaires, ainsi que les exercices thérapeutiques constituent la prise en charge. Selon le cas, le professionnel peut suggérer l’intégration des traitements au laser . Au besoin, le professionnel pourra vous référer vers le dentiste, l’orthodontiste ou le chirurgien maxillo-faciale.
Ceci pourrait également vous intéresser:

Saviez-vous que les traitements d’acupuncture pour les allergies saisonnières peuvent non seulement atténuer vos symptômes, mais surtout les prévenir ? En effet, que vous souffriez de démangeaisons oculaires, de congestion nasale ou d’éternuements fréquents, l’acupuncture offre une solution globale et efficace.
Pour obtenir des résultats optimaux, la clé est l’anticipation. C’est pourquoi il est fortement recommandé de consulter avant la période des allergies (idéalement dès la mi-février) plutôt que d’attendre l’apparition des premiers pollens en avril.
De nos jours, la science moderne reconnaît l’efficacité de l’acupuncture. Nous savons qu’elle agit directement sur les systèmes nerveux et immunitaire en favorisant :
En conclusion, l’anticipation reste votre meilleur allié. Prenez rendez-vous dès la mi-février afin de préparer adéquatement votre système immunitaire pour la saison.

Suite à un accouchement ou durant les traitements pour des douleurs lombo-pelviennes, vous avez peut-être entendu parler du transverse de l’abdomen. Par contre, plus souvent qu’autrement, sa contraction demeure un mystère pour plusieurs.
D’abord, il faut commencer par comprendre son anatomie et ses fonctions. Le transverse de l’abdomen, qui est le seul muscle reliant les côtes, les vertèbres lombaires et le bassin, est composé de fibres musculaires horizontales. C’est pourquoi il est un muscle stabilisateur important pour le tronc. Il travaille en synergie avec le diaphragme et les muscles du plancher pelvien (MPP).
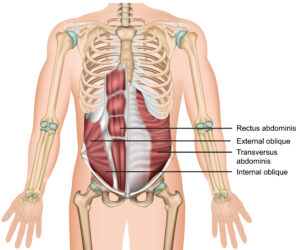
Les muscles stabilisateurs, le fameux core, travaillent en unissons pour stabiliser la base du corps. Lors de l’inspiration par le diaphragme, ce dernier descend pour faire entrer l’air. À ce moment, pour équilibrer la pression abdominale, l’abdomen gonfle et les MPP relâchent. À la fin de l’inspiration, le transverse de l’abdomen et les MPP sont en position optimale pour contracter. Lors de l’expiration, le diaphragme remonte, entraînant avec lui les MPP puis le transverse de l’abdomen. En comprenant ceci, vous pourrez faire une contraction optimale du transverse de l’abdomen dans sa synergie de base.
Les exercices de stabilisation et ceux ayant pour but de réduire une diastase devront donc inclure au préalable une bonne inspiration diaphragmatique (écartement des basses côtes en parapluie et relâchement de l’abdomen). Ensuite, au début de l’expiration, venez contracter vos MPP (comme si vous reteniez l’urine ou des gaz) et ajoutez au besoin une petite contraction du transverse de l’abdomen en rentrant légèrement le nombril comme pour faire un petit « J » vers l’intérieur et le haut.
En pratiquant cette séquence musculaire, tout au long de la journée, vous aurez cette contraction à la respiration. Plus besoin d’y penser!

Certaines personnes présentent une mauvaise synergie de leurs muscles stabilisateurs : muscle(s) trop raide(s), muscles faible(s) ou simplement un manque de coordination entre chacun. On veut alors reconnecter les câbles ou travailler les composantes problématiques. Une multitudes d’exercices pour les abdominaux existent, certains étant meilleurs que d’autres, certains visant une section précise des muscles abdominaux, et ce avec différents niveaux de difficultés selon les mouvements. Pour rendre la machine optimale à nouveau, n’hésitez pas à prendre rendez-vous avec notre équipe! Nos chiropraticiens, physiothérapeutes et kinésiologues sauront vous aider.
Les tendinopathies, ou communément appelées « tendinites » ou plus rarement « tendinose », touchent les tendons. Ces derniers relient les muscles et les os ensemble et agissent comme levier permettant le mouvement en transmettant les forces d’une structure à l’autre. Lorsqu’une trop grande force, ou plusieurs forces répétées sans pause, sont appliquées sur un tendon, celui-ci peut s’endommager. On pourrait faire une analogie entre les tendons et les cordes tressées jaunes. Si la corde soutient un poids trop élevé, elle va « s’effilocher ». Dans le cas d’une blessure au tendon, ce processus mènera à ce qu’on appelle une tendinopathie.

D’abord, il faut différencier les termes médicaux utilisés. Il est très courant d’entendre le terme « tendinite ». Cependant, la plupart du temps, le terme « tendinite » est utilisé à tort puisqu’aucune évidence d’inflammation serait présente dans de telle pathologie. Dans les plus récentes évidences, il est préférable d’utiliser le terme « tendinopathie » pour désigner une atteinte du tendon. Nous pourrons ensuite diviser les atteintes « aigues » des atteintes « chroniques » et ainsi sélectionner le traitement le plus approprié.
La tendinopathie chronique, ou tendinose, se définit comme étant une atteinte du tendon qui persiste depuis plus de 3 mois. Bien que la tendinopathie chronique ait pu être causée par une blessure subite, elle survient davantage suite à une surutilisation, causant ainsi des micro-traumatismes répétés. Il peut donc être difficile d’identifier un moment précis où la blessure a débuté. Les endroits les plus fréquemment atteints de tendinopathie sont la coiffe des rotateurs (épaule), les épicondyliens (coude) et le tendon d’Achilles (cheville).
La première étape pour établir un traitement efficace consiste à bien diagnostiqué la tendinopathie chronique. Un professionnel de la santé, tel qu’un physiothérapeute ou un chiropraticien, peut accomplir cette tâche. Ensuite, pour vous aider à réduire la douleur et à reprendre vos activités, le plan de traitement proposé comportera 2 portions importantes soit :
Lors d’une atteinte du tendon, comme dans la tendinopathie chronique, celui- se voit affaiblit par la déchirure ou les micro-déchirures qu’il a subi. Ceci dit, il est davantage à risque d’une blessure subséquente. Il faut donc contrôler le stress ou les forces soumises aux tendons pour éviter un tel scénario. Les professionnels de la santé utiliseront les principes de la « quantification du stress mécanique » pour vous aider à accomplir cette tâche. D’autres outils tel que la thérapie manuelle, le relâchement musculaire et des corrections posturales aideront également à réduire les forces soumises aux tendons.
Supposons qu’un tendon sain peut tolérer l’application d’une charge de 10 livres pendant un certain nombre de temps. Il va de soi qu’un tendon affaibli ne sera pas en mesure de tolérer cette même charge. Il est facile de comprendre ce principe en partant de l’exemple de la corde jaune. Une corde « effiloché » ne sera pas en mesure de soutenir la même charge qu’une corde plus solide.
Ceci dit, lors d’une tendinopathie chronique, une portion du traitement visera à augmenter la force du tendon lésé pour que celui-ci retrouve sa capacité d’antan. Les professionnels de la santé utiliseront les exercices pour augmenter cette capacité. Plus précisément, les « exercices excentriques » vous seront prescrits à cet effet. Ceux-ci seront également adaptés à votre condition pour respecter « la quantification du stress mécanique ».
Comme mentionné précédemment, le bon traitement commence par le bon diagnostic. Après avoir consulté un professionnel, discutez avec lui des différentes options thérapeutiques. Car au-delà des modifications des habitudes de vie, de la thérapie manuelle et de la prescription d’exercices thérapeutiques, d’autres modalités de traitements pourraient être pertinentes pour votre situation.
Le syndrome de la bandelette iliotibiale est une blessure fréquente qui apparaît à la suite de mouvements répétés de flexion et d’extension du genou. En effet, cette affection touche particulièrement les sportifs d’endurance, dont 4 % à 7 % des coureurs de fond et de nombreux cyclistes.
L’irritation survient à cause du frottement répété entre la bandelette iliotibiale (face externe de la cuisse) et une protubérance du fémur. C’est d’ailleurs pourquoi on l’appelle souvent le « syndrome de l’essuie-glace », car la sensation de friction rappelle celle d’un balai d’essuie-glace sur un pare-brise.
Si avez des douleus de ce type, consultez un de nos chiropracticiens ou physiothérapeutes qui pourra vous évaluez et vous aider avec le traitement approprié.